01 39 63 72 50
claudevaislic@hotmail.com

Dr Claude Vaislic
Chirurgien Cardiovasculaire et Thoracique
I – Qu’est-ce que l’Athérosclérose ?
Il s’agit de la perte d’élasticité des artères due à la sclérose, elle-même provoquée par l’accumulation de corps gras (essentiellement le mauvais cholestérol dit LDL) au niveau de la tunique interne (intima) des artères. Ce dépôt constitue alors l’athérome qui pourra aller de la simple plaque rétrécissant la lumière artérielle (sténose) jusqu’à l’oblitération du vaisseau (thrombose).
Il convient en premier lieu de connaître la structure d’une artère. Celle-ci est composée de trois tuniques : l’interne ou intima est directement en contact avec le sang, la média ou tunique musculaire est composée de fibres musculaires lisses qui permettent l’élasticité du vaisseau et enfin, l’adventice ou tunique externe composée de tissu conjonctif.
Toutes les artères du corps peuvent être atteintes par l’athérome mais surtout les artères de gros et de moyen calibre : l’aorte et les artères des membres, les carotides, les artères rénales, les artères coronaires, les artères digestives.
L’athérome va progressivement infiltrer l’intima puis la média avec un processus de calcification par dépôt de carbonate de calcium et de cristaux de cholestérol LDL.
Ce processus par épaississement et envahissement de la lumière artérielle est susceptible d’entrainer une oblitération progressive de l’artère avec pour conséquence la privation de sang oxygéné pour l’organe irrigué par cette artère.
La séquence pathologique est la suivante : la plaque demeure d’abord lisse puis peut s’ulcérer et alors entrainer la migration en aval de débris d’athérome ou l’adhésion de minuscules caillots. A un stade ultérieur, la média envahie se décolle et vient progressivement obstruer la lumière de l’artère. Le déficit circulatoire entraine alors une ischémie dans divers territoires (cerveau, coeur, membres, organes viscéraux). La privation circulatoire entraine un infarctus.
Parfois l’athérome entraine par rupture de la média et nécrose de cette tunique une dilatation progressive de l’artère aboutissant à la constitution d’un anévrisme. La localisation la plus fréquente des anévrismes est l’aorte abdominale au dessous des artères rénales.
L’athérosclérose est fréquente, pathologie décrite depuis 1904 par Félix Marchand de Leipzig. Elle doit être différenciée de l’artériosclérose qui correspond à peu près au même phénomène de modification des artères sauf que ce sont les artères de petit calibre qui sont touchées et que le vieillissement en est le principal facteur de risque. La conjonction des deux explique le nombre croissant de sujets âgés atteints d’artérite mettant en jeu la vitalité d’un membre.
II- D’où vient l’athérosclérose et quelles populations sont les plus touchées ?
- La sédentarité et la surcharge pondérale constituent un des principaux facteurs de risque cardio-vasculaire avec l’intoxication tabagique.
- Les facteurs de comorbidité favorisant l’athérosclérose sont : l’hypertension artérielle (HTA), la dyslipidémie avec un taux élevé de LDL cholestérol, le diabète (gras de type 2).
- L’hérédité cardio-vasculaire et le stress sont aussi impliqués dans la survenue de cette pathologie qui touche davantage le sexe masculin et dont la fréquence augmente avec l’âge. Elle va toucher la majorité des populations « occidentales » à haut niveau de vie, étant responsable de 40% de la mortalité et au premier rang à ce titre. Les maladies provoquées par l’athérosclérose vont se différencier essentiellement par l’organe atteint :
– le coeur
– le cerveau
– l’aorte et ses branches principales (à destinée viscérale) pour les reins, le foie et l’intestin
– et les membres inférieurs
III- Quels en sont les symptômes ?
Ils vont être différents suivant le territoire artériel atteint, avec une traduction pathologique proportionnelle au degré de rétrécissement induit par l’athérome.
- Au niveau du coeur, une sténose (rétrécissement) d’une artère coronaire pourra entrainer au repos ou à l’effort une douleur dans la poitrine appelée angor ou angine de poitrine alors que l’obstruction ou occlusion (appelée thrombose) provoquera un syndrome coronarien aigu ou infarctus du myocarde.
- Au niveau du cerveau, une plaque irrégulière ou une sténose serrée d’une artère carotide pourra se manifester par un accident ischémique transitoire, ainsi dénommé car ne durant que de quelques minutes à moins de 1 heure : perte de la vision d’un oeil, déficit moteur ou sensitif d’un membre supérieur ou inférieur, ou d’un hémicorps ; à un stade plus avancé, il pourra se produire un accident vasculaire cérébral, véritable infarctus d’une zone du cerveau, avec ou sans séquelles cliniques majeures.
- Au niveau des membres, la sténose ou l’occlusion artérielle entrainera dans le territoire sous-jacent une ischémie à l’effort du membre supérieur ou inférieur appelée claudication intermittente. Au repos il n’y a pas de douleur. Le développement de la circulation de suppléance dite collatérale joue un rôle important et peut retarder l’apparition des symptômes. Son absence ou la topographie distale de l’athérome peut entrainer des douleurs même au repos rendant l’ischémie plus grave et dénommée critique. Dans certains cas l’ischémie peut être aigue nécessitant une prise en charge en urgence.
Au stade ultime, la survenue de nécrose localisée des orteils ou du pied témoigne d’une occlusion distale des artères très périphériques pouvant aboutir à une gangrène mettant en jeu la vitalité du membre avec le risque d’amputation. C’est l’ultime stade de l’artérite.
IV – Quels sont les risques de ces maladies ?
L’athérome est la cause dominante de la majorité des affections cardiovasculaires qui mettent en jeu non seulement la vie proprement dite puisque l’athérosclérose est responsable de 40% de la mortalité dans les pays développés mais aussi la qualité de vie compte tenu du retentissement fonctionnel sur les organes pouvant être atteints :
- L’insuffisance cardiaque d’origine ischémique par atteinte des artères coronaires qui altère considérablement la qualité de vie rendant quasiment impossible tout effort.
- L’insuffisance circulatoire cérébrale par accident vasculaire unique ou multiple avec les séquelles hémiplégiques, de trouble du langage ou de démence.
- L’artériopathie oblitérante des membres inférieurs ou artérite dont l’évolution négligée peut aboutir à l’amputation d’un ou des deux membres, au dessous ou au dessus du genou avec ses terribles conséquences d’impotence.
- L’insuffisance rénale par atteinte des artères rénales pouvant aboutir à la nécessité de l’hémodialyse (rein artificiel).
- L’insuffisance circulatoire intestinale par atteinte des artères digestives avec le risque très grave d’infarctus mésentérique.
V – Quels sont les principaux examens à mettre en oeuvre pour diagnostiquer l’athérosclérose ?
Toute gêne fonctionnelle impose un examen clinique soigneux et un interrogatoire précis: l’artérite des membres inférieurs débute par l’apparition d’une crampe musculaire à l’effort, puis survient une douleur bloquant la marche appelée claudication intermittente. Au stade suivant les douleurs apparaissent en position couchée obligeant à mettre la jambe en dehors du lit puis les douleurs deviennent permanentes et empêchent le sommeil. Au stade ultime apparaissent des lésions des orteils ou du pied appelés troubles trophiques dont l’évolution va de la simple nécrose superficielle à la gangrène. L’ examen clinique par le médecin traitant qui recherchera par la palpation la présence des pouls périphériques, par l’auscultation la présence d’un souffle anormal témoignant d’une sténose sur un vaisseau artériel, par la prise de la tension artérielle une élévation anormale de la pression.
- Un examen biologique annuel paraît indiqué en cas d’excès de poids (recherche d’un diabète) et d’une hérédité cardio-vasculaire : dosage des lipides (LDL cholestérol, triglycérides) et de l’acide urique.
- Un écho-doppler de l’aorte, des artères périphériques et des artères à destinée cérébrale (carotides) dès qu’un patient présente soit des symptômes classiques d’artérite des membres inférieurs, ou bien un accident ischémique transitoire et de façon plus systématique chez les patients de plus de 40 ans présentant au moins 3 facteurs de risque cardio-vasculaires (hypertension, tabagisme, dyslipidémie, excès de poids, diabète, sédentarité, stress, hérédité).
- Un avis cardiologique spécialisé est indispensable avec des examens adaptés chez tous les patients ayant une athérosclérose et à fortiori avant une intervention chirurgicale.
- Une consultation spécialisée auprès d’un chirurgien vasculaire si une lésion d’athérome a été mise en évidence ; en fonction du type de lésion, de sa topographie et de son retentissement clinique, le spécialiste demandera des examens qui lui permettront d’adopter une stratégie thérapeutique et d’explorations complémentaires allant de l’artériographie à l’angioscanner ou à l’angioIRM (la tendance actuelle étant de privilégier les examens les moins invasifs).
VI – Quels sont les principaux traitements et leurs risques ?
Le principal traitement reste la prévention :
- arrêt du tabac – développement de l’activité physique
- contrôle de la tension artérielle
- correction d’une dyslipidémie
- équilibre du diabète
- correction diététique de l’excès pondéral
Le traitement médical repose sur :
- Des antiagrégants plaquettaires comme l’aspirine à petites doses ou du clopidogrel ; ils sont sensés diminuer la constitution de caillots à partir d’une plaque d’athérome.
- Des statines pour normaliser (avec le régime pauvre en graisses) le taux de LDL cholestérol et des lipides.
- En cas d’HTA, des médicaments antihypertenseurs avec au premier rang les IEC (inhibiteurs de l’enzyme de conversion) et les calcium bloqueurs.
Le traitement est chirurgical ou endovasculaire en cas de risque vital, de gêne fonctionnelle importante ou de risque majeur mettant en jeu la vie d’un organe ou d’un membre. Plusieurs techniques chirurgicales visent à restaurer la lumière artérielle ou à irriguer le territoire privé ou à supprimer l’anévrisme artériel.
- L’angioplastie ou dilatation endoluminale au moyen d’un ballonnet avec ou sans endoprothèse (stent) qui permet de corriger une sténose ou de recanaliser une oblitération artérielle courte.
- La désobstruction par endartériectomie qui consiste à enlever le bouchon d’athérome qui obstrue une artère en ne laissant que l’adventice.
- Le pontage, qui va « court circuiter » l’artère oblitérée en permettant le passage du sang depuis l’artère saine en amont jusqu’à l’artère perméable en aval, réalisé avec du matériel veineux, artériel ou prothétique. En cas d’anévrisme deux techniques sont à disposition : soit le pontage en chirurgie classique supprimant l’anévrisme
- soit l’endoprothèse couverte qui exclut l’anévrisme.
Dans tous les cas les risques doivent être comparés aux bénéfices de chaque technique et correctement exposés préalablement. Chaque acte doit être adapté à chaque cas en fonction du stade fonctionnel, de l’état général du patient et de son âge physiologique plus que légal.
VII- Comment doit-on être surveillé après le traitement ?
La surveillance doit être régulière, par l’examen clinique et la surveillance biologique en fonction de la prise de médicaments comme les anticoagulants parfois nécessaires après un pontage et par un examen écho doppler régulier à 1 mois, 6 mois puis tous les ans après réalisation d’une angioplastie ou d’un geste chirurgical conventionnel afin de suivre l’évolution de la maladie athéromateuse ou dépister une dégradation du traitement effectué. Seul le chirurgien vasculaire saura préconiser la réalisation d’examens plus spécifiques comme l’angioscanner ou l’angioIRM lors d’une consultation annuelle.
Conclusion
L’athérosclérose est une maladie très fréquente, première cause de mortalité dans les pays développés.
Sa prévention repose essentiellement sur une diététique équilibrée, la pratique d’une activité physique régulière, l’absence d’intoxication tabagique et alcoolique, la surveillance de la tension artérielle, le traitement du diabète ou d’une hypercholestérolémie.
Glossaire
adventice :
tunique externe des vaisseaux sanguins constituée de tissu conjonctif fibreux et élastique relativement résistant.
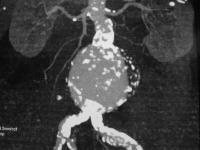
anévrisme :
dilatation localisée de la paroi d’une artère aboutissant à la formation d’une poche dont la forme habituelle est celle d’un sac dont le diamètre peut atteindre plusieurs centimètres.
angioplastie :
technique chirurgicale le plus souvent effectuée par une ponction à travers la peau d’une artère et permettant au moyen d’un ballonnet de dilater le rétrécissement d’une artère (sténose) ou de recanaliser un segment d’artère bouchée (thrombose).
angor :
crise douloureuse dans le thorax (angine de poitrine) irradiant souvent dans le bras gauche et dans la mâchoire pouvant survenir à l’effort ou au repos et traduisant une atteinte des artères du coeur (coronaires) par l’athérome.
antiagrégants plaquettaires :
médicaments qui diminuent la formation de caillots et l’adhésion des plaquettes, cellules du sang qui participent à la coagulation initiale. Ce ne sont pas des anticoagulants. Les plus utilisés sont l’aspirine et le clopidogrel.
aorte :
c’est la plus grosse artère du corps. Elle part du coeur au niveau du ventricule gauche et apporte le sang oxygéné à toutes les parties du corps, au cerveau, à tous les viscères et aux membres.
artères périphériques :
vaisseaux transportant le sang oxygéné par les poumons vers les extrémités du corps et en particulier vers les membres inférieurs et supérieurs.
artérite :
appelée aussi artériopathie oblitérante des membres inférieurs et liée à l’athérosclérose, elle provoque en général de manière progressive l’oblitération des artères des membres inférieurs.
athérome :
accumulation sédimentaire de graisses et de dépôt calcaire au niveau de l’intima des artères de moyen et gros calibre entrainant un épaississement de la paroi artérielle pouvant aboutir à l’obstruction de l’artère. L’athérome est une maladie des artères liée à la formation de plaques lipidiques qui les obstruent progressivement. En se détachant ou en se fissurant, ces plaques peuvent provoquer l’apparition d’un caillot sanguin qui va boucher le vaisseau.
carotides :
au nombre de deux, ce sont les principales artères du cou irriguant le cerveau avec les artères vertébrales.
cholestérol :
fait partie des graisses (lipides) transporté par le sang ; le mauvais cholestérol (LDL : lipoprotéines de basse densité) en excès est un des facteurs responsables de la formation des plaques d’athérome.
claudication :
douleur ressentie à la marche, à type de crampe obligeant à l’arrêt, située dans le mollet, la cuisse ou la fesse et témoignant du rétrécissement ou de l’occlusion d’une artère située en amont du territoire douloureux ainsi mal irrigué. On parle de claudication intermittente car la douleur cesse à l’arrêt de la marche.
coronaires :
premières branches de l’aorte, ce sont les artères (en couronne d’où leur nom) qui irrigue le muscle cardiaque appelé myocarde.
diabète :
maladie chronique affectant la régulation du taux sanguin du glucose (glycémie) par insuffisance de sécrétion d’insuline par le pancréas.
dyslipidémie :
trouble du métabolisme des graisses appelées lipides constituant un excès de cholestérol (le mauvais appelé LDL) et ou de triglycérides.
écho doppler :
examen non douloureux utilisant les ultrasons pour apprécier le flux sanguin au niveau des vaisseaux et ainsi diagnostiquer les rétrécissements (sténoses) ou les occlusions (thromboses), principalement au niveau des artères du cou, de l’aorte et des artères périphériques des membres.
facteurs de risque cardio-vasculaire :
il s’agit des éléments qui favorisent l’athérosclérose et les maladies cardiovasculaires et principalement l’hypertension, l’hypercholestérolémie, le tabac, le diabète, la sédentarité, le surpoids, le stress, l’hérédité et l’âge…
hypertension artérielle :
ou HTA ; c’est une pression artérielle trop élevée. Elle est considérée comme normale lorsque le premier chiffre (tension systolique lors de la contraction du coeur) est < à 140 mm de mercure et/ou lorsque le deuxième chiffre (tension diastolique lors de repos du coeur) est < à 90 mm de mercure.
infarctus :
mort brutale et massive de cellules aboutissant à la nécrose irréversible d’une partie d’un organe et survenant par manque d’oxygène et occlusion de l’artère nourricière du territoire : par exemple, infarctus du myocarde, infarctus cérébral (ou accident vasculaire cérébral), infarctus rénal, infarctus mésentérique (intestinal).
intima :
tunique interne d’un vaisseau sanguin, interface au contact direct du sang de la circulation.
ischémie :
insuffisance de l’apport de sang oxygéné dans un organe ou dans une partie du corps ; le manque en oxygène perturbe voire arrête la fonction de l’organe. Elle peut être réversible si traitée à temps : c’est une urgence vasculaire ; irréversible au bout d’un certain délai, elle aboutit à l’infarctus de l’organe ou à la gangrène du membre.
lipides :
constituent la matière grasse des êtres vivants ; le cholestérol en fait partie.
média :
tunique moyenne, musculaire d’une artère, située entre l’intima et l’adventice, qui permet la vasomotricité du vaisseau (contraction et dilatation).
thrombose :
il s’agit de l’oblitération d’un vaisseau sanguin (artère ou veine) par du caillot ; plus ou moins étendue c’est au niveau artériel la manifestation terminale de l’athérosclérose.
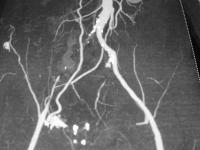
symptôme :
représente une des manifestations subjectives ou objectives d’une maladie exprimée par un patient ou constatée par le médecin.
Liens utiles
Contact
-
Téléphone
01 39 63 72 50 -
Fax
01 39 55 63 93 -
Email
claudevaislic@hotmail.com -
Adresse
Centre Hospitalier Privé Parly 2
21 rue Moxouris
78150 Le Chesnay
France
© Dr Claude Vaislic – Tous droits réservés
